Een bijzondere data-analyse van Jillis Kriek, die een goed inzicht geeft hoe zorgverleners uit angst en gebrek aan goede informatie, foute keuzes kunnen maken bij hun keuze uit behandelingsmethodes.
Lees volledig artikel: Als angst ook zorgverleners foute keuzes laat maken
Als angst ook zorgverleners foute keuzes laat maken
Goede data-analyse kan veel interessants naar boven brengen. Ook als blijkbaar de betrokken professionals niet onderkennen of willen onderkennen dat er wat speciaals aan de hand is. Op de site van Virusvaria zijn daar ook verschillende goede voorbeelden te zien. Dit artikel van Jillis Kriek, die 2,5 jaar intensief – vooral achter de schermen – bij onze site betrokken is geweest en binnenkort afscheid neemt, is daar ook een goed voorbeeld van. Het is pittige stof, maar uitermate interessant en veelzeggend.
Ook via deze manier wil ik Jillis hartelijk danken voor zijn jarenlange grote inzet voor onze site en de vele bezoekers
Maurice de Hond
A recipe for disaster
Longontsteking van virus tot bacterie
Longontstekingen komen vooral tijdens het virusseizoen vaak voor. Er wordt onderscheid gemaakt tussen een longontsteking veroorzaakt door een virus of door bacteriën maar onderscheid maken is niet gemakkelijk. Meestal gebeurt dit door het analyseren van de symptomen. Virale infecties verlopen meestal mild, er is geen ziekenhuisopname voor nodig en ze gaan over het algemeen vanzelf over. Bacteriële infecties kunnen echter veel problemen veroorzaken met de dood als gevolg. Het onbehandeld laten van een longontsteking kan riskant zijn.
In onderstaande grafieken is goed te zien dat virale en bacteriële infecties een grote samenhang vertonen. Dat is niet zo gek. Virussen kunnen de longblaasjes verzwakken waardoor alledaagse bacteriën, die zich overal om ons heen bevinden, opeens een groot probleem kunnen vormen als ze in al verzwakte of ontstoken longen terecht komen. Een ideale omgeving hiervoor is, hoe ongemakkelijk ook: het ziekenhuis.
Ziekmakende bacteriën wil je niet in je lichaam hebben. Een verdacht wondje kun je goed ontsmetten en verzorgen, maar op je longen kun je geen pleistertje plakken. Een virale longontsteking kan daarom snel overslaan naar een bacteriële ontsteking en een gevaar vormen.
Een bacteriële infectie is namelijk een van de belangrijkste complicaties van virusinfecties waardoor mensen overlijden.

Website Nederlands Huisartsen Genootschap
Het is gebruikelijk om bij een longontsteking antibiotica voor te schrijven om een bacteriële infectie tegen te gaan of te voorkomen.
Piekgebruik in tijden van griep…
In de grafiek zien we dat er ongeveer 30.000 recepten worden voorgeschreven van het antibioticamiddel amoxicilline tijdens het griepseizoen, dat veel wordt gebruikt bij luchtweginfecties in combinatie met een longontsteking. Het begin en het einde van de griepepidemie wordt aangeduid met de rode strepen.
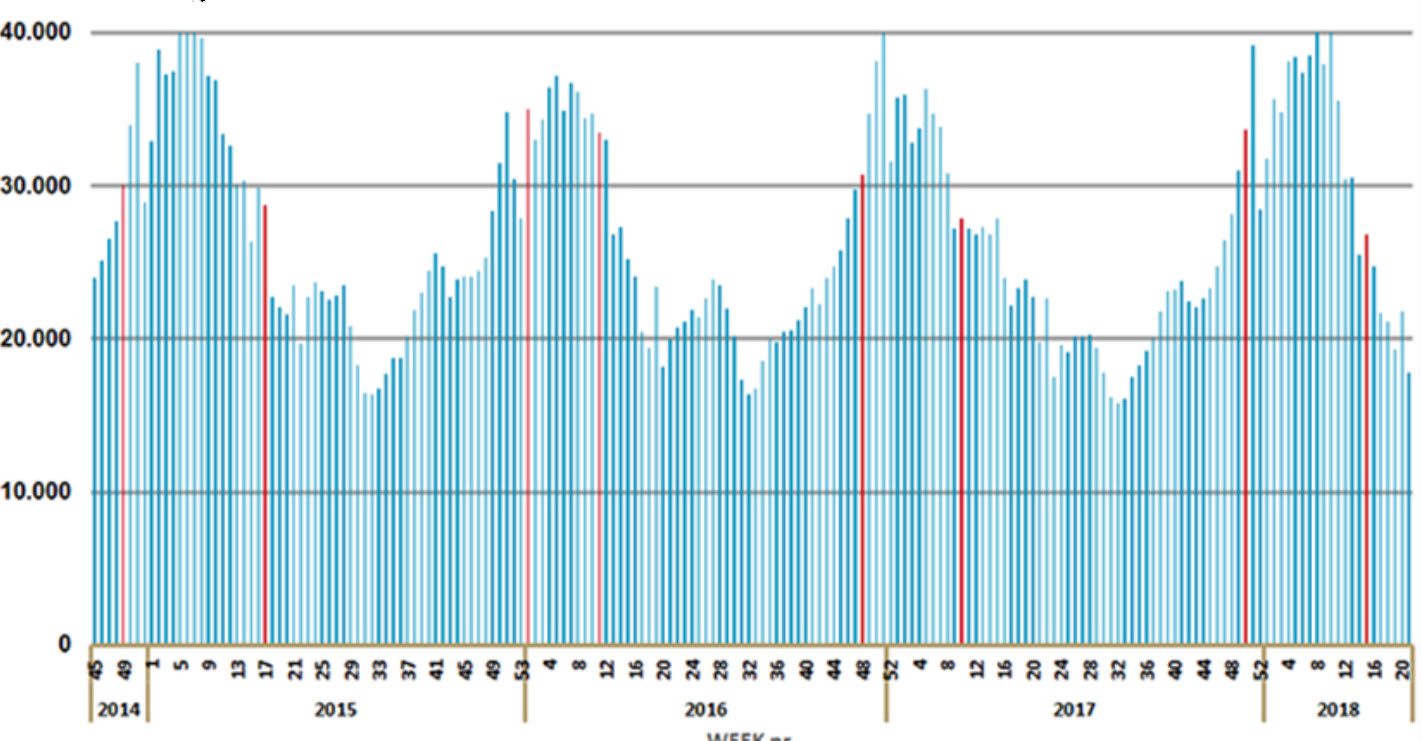
Amoxicilline is een breedspectrum-antibioticum dat bij meerdere infecties wordt gegeven, zoals in de longen, luchtpijp, keel, bijholtes, middenoor, blaas, huid, hart, maag en darmen. Tijdens het griepseizoen zijn het vooral infecties van het ademhalingssysteem die meer behandeling nodig hebben dan in de zomer.
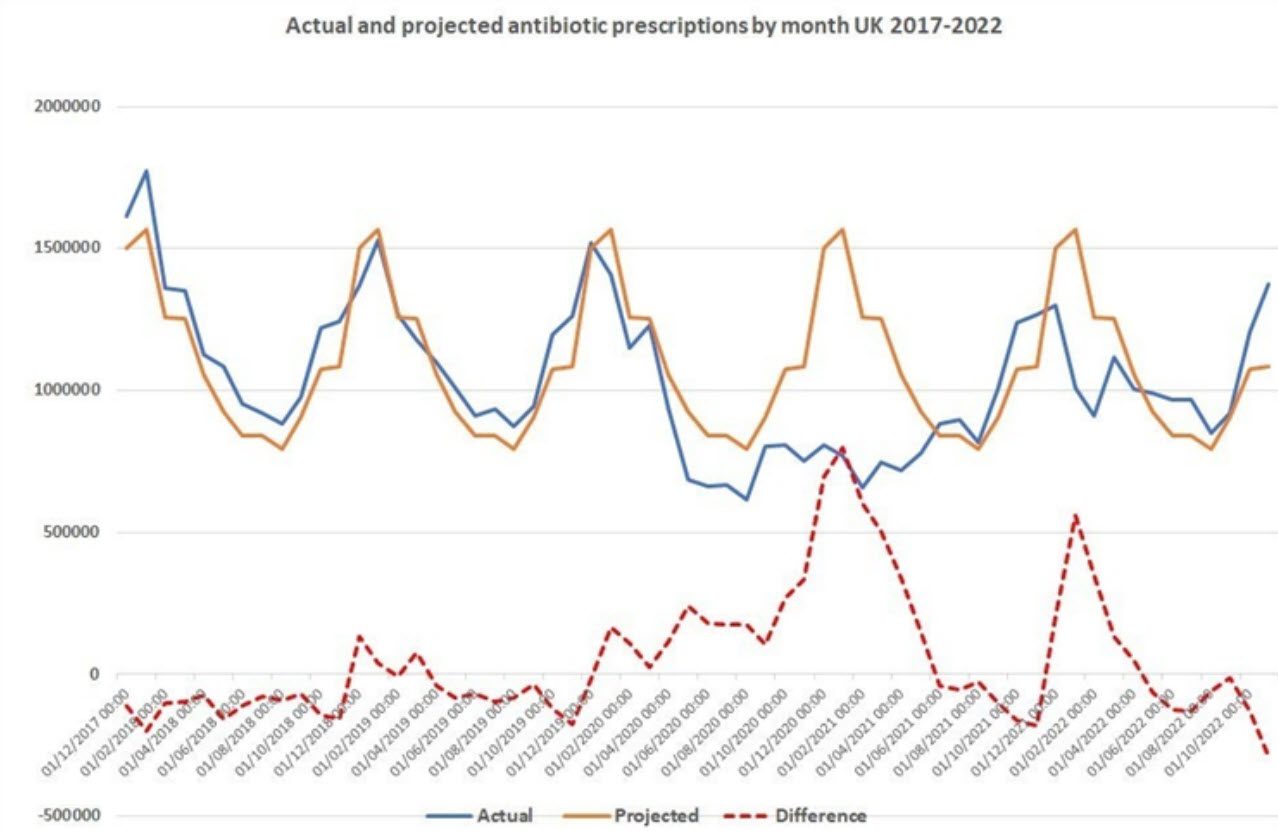
…maar niet bij Covid
‘Griep’ is een paraplubegrip voor verschillende luchtweginfecties dat is bedacht omdat er niet direct onderscheid gemaakt kan worden tussen de symptomen en de behandelprotocollen ook niet veel van elkaar verschillen. Covid-19 mocht daar klaarblijkelijk niet onder vallen. Als we kunnen vertrouwen op de grafieken, dan is corona heel anders behandeld dan alle andere luchtweginfecties en lijkt het bijna zo dat men de richtlijnen voor het gebruik van amoxicilline bij een potentiële longontsteking heeft aangepast. Antibiotica, en in het bijzonder amoxicilline, zou immers niet werken tegen Covid-19, veroorzaakt door het SARS-CoV-2 virus. In onderstaande afbeelding uit de UK is dit goed te zien. De blauwe lijn geeft het gebruik van amoxicilline weer van 2017 tot 2022.
Amoxicilline en Azitromycine in Nederland
In Nederland zien we in het gebruik van antibiotica een opvallend patroon. De antibiotica die voorgeschreven werden voor covid-19 bij verdenking of constatering van een superinfectie zijn Amoxicilline en Azitromycine maar laat daar nou net een enorme daling van het gebruik ervan te zien zijn tijdens de covid-epidemie, terwijl je daar juist een stijging zou verwachten. In 2020 (p. 19) en 2021 (p.17) zien we een afname van maar liefst 225.000 prescripties amoxicilline per jaar. Inmiddels zitten we weer op een niveau gelijk aan dat van vóór de corona-epidemie.
Aantal patiënten met een antibioticum voorschrift per week in 2020 naar type antibioticum, per
100.000 ingeschreven patiënten (PDF NIVEL, pag. 3)
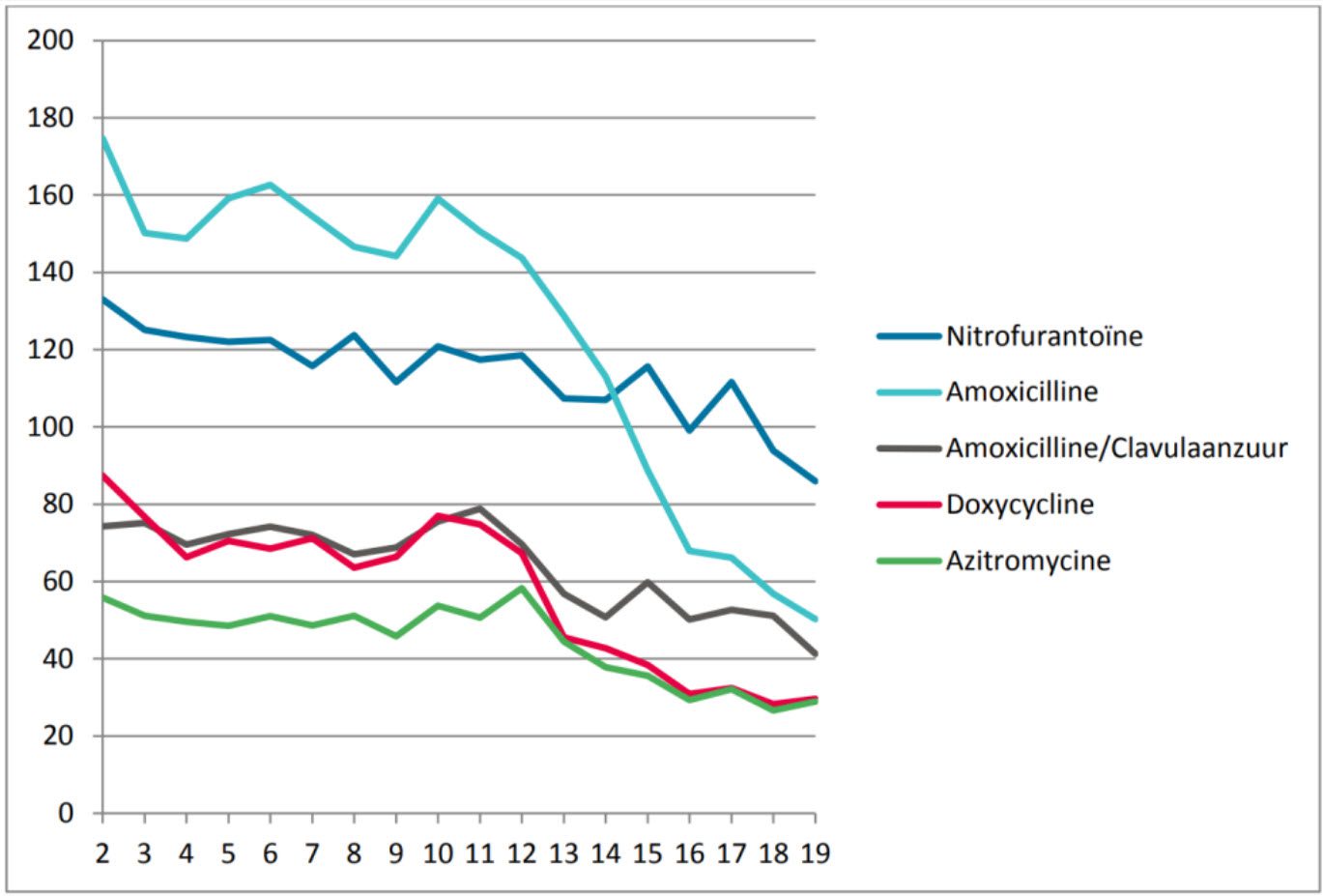
In de grafiek zien we een afname van bijna 70% van dit antibioticamiddel Amoxicilline, meer dan tweederde minder. Van 170 naar 50 per 100.000 personen in de eerste drie maanden van 2020. Omgerekend naar drie miljoen 65 plussers is dit een afname van zeker 3000 prescripties per week terwijl we bij een epidemie van een respiratoire ziekte juist een toename zouden verwachten. Ook bij Azitromycine zien we een daling van rond de 50%.
Waar het aantal behandelingen aan antibiotica duidelijk was gestegen door de griepepidemie, die er toen ook heerste en de corona nog sluimerde onder de bevolking, zien we vanaf het moment dat corona volgens het narratief dominant werd een enorme afname van grieppatiënten. Van het gebruik van het middel dat logischerwijs ingezet zou worden tegen luchtweginfecties zoals Covid, Amoxicilline, zien we een afname vanaf week 10.
De piek van de corona-opnames en misschien ook van de griep, waar antibiotica misschien nog wel goed bij zou kunnen helpen lag in week 13. Patiënten met een luchtweginfectie, waaronder een aantal grieppatiënten, hebben in deze periode geen antibiotica ontvangen terwijl dit in de voorgaande jaren wel zou zijn toegediend.
Verwarring
Wellicht hebben we hier te maken met een verwarring omdat er in de richtlijnen een aantal zaken door elkaar worden gehaald:
“Met azitromycine is ruime ervaring in de behandeling van diverse longaandoeningen. Er zijn mogelijk antivirale eigenschappen, maar bij MERS-CoV was het gebruik van macroliden bij IC patiënten niet geassocieerd met reductie in mortaliteit en afname van ‘viral load’“
Het mechanisme is de onderzoekers blijkbaar niet duidelijk. Antibiotica helpt inderdaad niet tegen virussen maar tegen bacteriën. Dit wordt ook aangehaald in dezelfde beschrijving.
“In een kleine Franse patiëntenserie in een niet-gerandomiseerd onderzoek werd bij 6 SARS-CoV-2 positieve patiënten met relatief milde kliniek azitromycine toegevoegd aan de behandeling met hydroxychloroquine ter behandeling van bacteriële superinfecties. Bij deze 6 patiënten waren de nasofaryngeale swabs na 5 dagen PCR-negatief (met 1 rebound op een later moment). Theoretisch zou dus de besmettelijkheid sneller afnemen. Echter is het op dit moment niet duidelijk of ook de klinische uitkomst verbetert.” link naar Frans onderzoek
Men heeft blijkbaar wel het middel ingezet tegen bacteriën waardoor oplossen van een covidinfectie sneller zou kunnen zijn verlopen maar het kwartje lijkt toch niet helemaal gevallen.
“Azitromycine inzetten als antiviraal middel op basis van de bevindingen van 6 patiënten is te prematuur. Voor gebruik als immuunmodulator zoals bekend uit de kindergeneeskunde, zijn nog onvoldoende aanwijzingen. De combinatie van azitromycine en (hydroxy-) chloroquine wordt ontraden vanwege de verhoogde risico’s op ritmestoornissen. In de Franse patiëntenserie werd niets gemeld over de bijwerkingen, zoals QT-tijdverlenging, zodat veiligheid bij COVID-19 patiënten niet bekend is.”
En hier moeten we het voor wat betreft antibiotica en HCQ dan maar mee doen en deze richtlijnen zijn ook heel lang van kracht gebleven. Er is blijkbaar geen enkele intentie geweest om dit te onderzoeken. Deze tekst spreekt boekdelen!
Antibiotica is hoofdzakelijk ingezet voor griep, niet bij Covid-19
De samenhang tussen antibiotica en virusinfecties zien we aan de hand van onderstaande grafieken. Grafiek A geeft vastgestelde virusinfecties weer, Grafiek B: longontstekingen. Beide grafieken zijn exclusief, dus zonder, Covid-19.
Elke gekleurde lijn geeft het jaarverloop weer. Zowel de griep als longontstekingen verdwijnen op het moment dat covid-19 dominant wordt en andere virusinfecties heeft verdrongen – volgens de autoriteiten.
In de gele lijn (2019-2020) is dat het duidelijkst te zien: na week 12 in 2020 zakken griep en longontstekingen beide terug naar zomerniveau. Het jaar daarna blijft de groene lijn plat. Aan het einde van de coronaperiode en de griepgolf in 2021/2022 (rode lijn, week 10) zien we pas weer een toename die overeenkomt met het gebruik van antibiotica.
Grafiek A
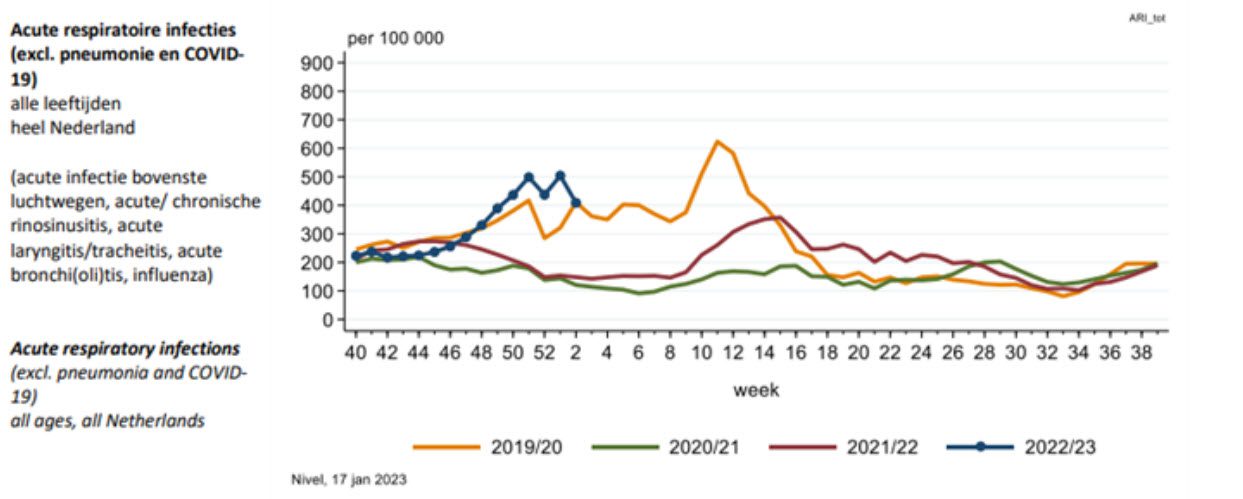
Grafiek B
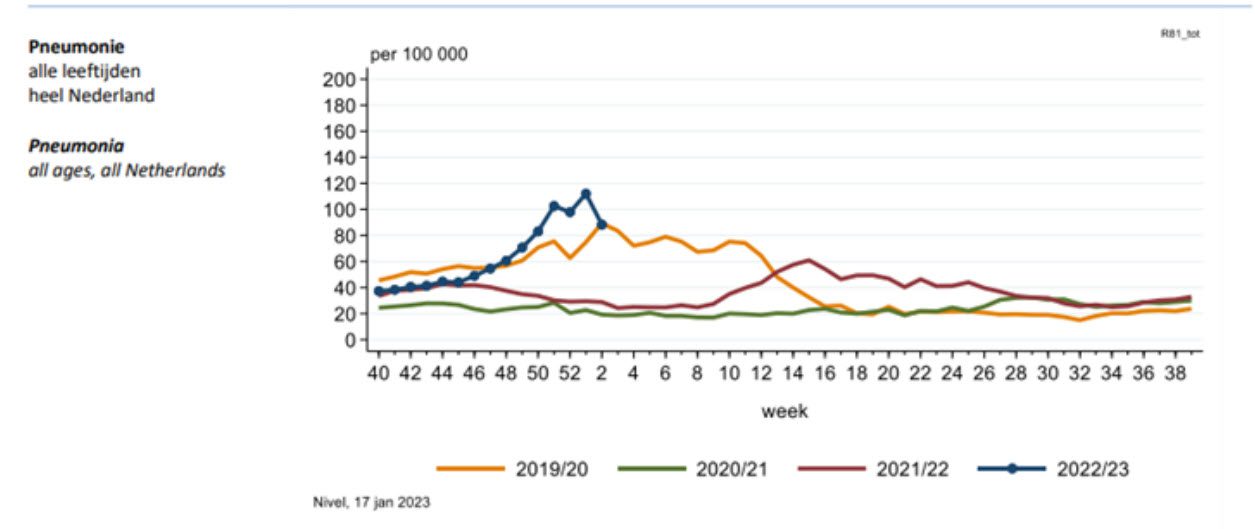
Het lijkt wel alsof Covid-19 genezend werkt op luchtweginfecties en longontstekingen maar dat is natuurlijk niet zo. Men heeft klaarblijkelijk genoegen genomen met de diagnose “Covid-19” en geen bijzondere aandacht meer besteed aan andere virale dan wel bacteriële aspecten, zoals dat bij griep wel gebeurt.
Ook NIVEL tast in het duister over de oorzaak van deze afname (pag. 5 van de PDF). Wellicht is er een ander adviesorgaan met andere richtlijnen waarvan het bestaan mij nog onbekend is? In ieder geval mag geconcludeerd worden dat het gebruik van Amoxicilline en Azitromycine door een landelijke of internationale aanpassing is afgenomen met zeer waarschijnlijk nadelige effecten tot gevolg.
Covid-19 en een longontsteking
Het meest herkenbare van covid-19 is het vollopen van de longen doordat de eigen afweerreactie op hol slaat. Dit is het gevolg van de ‘cytokinestorm’ en zou je een doorgeschoten ontstekingsreactie kunnen noemen. Een ontsteking in de longen, ook wel pneumonie genoemd: het meest herkenbare symptoom van de covid-19 infectie.
Waar er bij de griep onderscheid werd gemaakt tussen een virusinfectie en een (bacteriële) longontsteking en deze vaak naast elkaar (en na elkaar) kunnen bestaan, wordt dit bij covid-19 niet als zodanig geregistreerd. Dit is misschien de verklaring voor de afwijkende behandeling en de enorme afname in antibiotica gebruik.
Onderzoeken die secundaire bacteriële infecties goed hebben onderzocht kwamen tot de conclusie dat:
“Deze studie bevestigt dat de incidentie van secundaire bacteriële infecties zeer hoog is bij kritisch zieke COVID-19-patiënten. Deze patiënten lopen het grootste risico om een secundaire pneumonie te ontwikkelen.”
Secondary infection in COVID-19 critically ill patients: a retrospective single-center evaluation
“Deze studie bevestigt dat de mortaliteit bij patiënten die superinfecties opliepen 83% bedroeg, tegenover een algemene mortaliteit van 38,1% bij alle opgenomen COVID-19-patiënten.”
Bacteriële ontsteking
In de eerste onderzoeken naar covid-19 en pneumonie kwam ook al naar voren dat rond de 50% van de covid-19 patiënten in het ziekenhuis zijn overleden met of aan de gevolgen van een bacteriële ontsteking. Dit hadden onze Nederlandse onderzoekers ook vastgesteld.
“Sterfte als gevolg van longbacteriële superinfectie en sepsis bleek echter een vaker voorkomende causale keten van gebeurtenissen te zijn die patiënten met ernstige COVID-19-gerelateerde longschade aanzienlijk in gevaar kunnen brengen. Wij veronderstellen dat een dergelijke causaliteit nog vaker voorkomt in klinische settings waar ademhalingsinsufficiëntie beheersbaar is door mechanische beademing of extracorporale oxygenatie. Voorts impliceert dit dat bacteriële infecties kunnen bijdragen tot de buitensporige cytokine-afgifte die bij ernstige COVID-19 wordt waargenomen, hetgeen “cytokinestorm” wordt genoemd, en gedeeltelijk de overeenkomsten tussen COVID-19 en sepsis16 kan verklaren. Daarom stellen wij voor dat bacteriële infecties in gedachten worden gehouden als een potentiële verstorende variabele in studies over ontstekingsreacties en cytokine-afgifte bij COVID-19.”
Nature, Causes of death and comorbidities in hospitalized patients with COVID-19 | Scientific Reports
Dat een bacteriële infectie bijdraagt aan een hoog sterftecijfer in de ziekenhuizen mag duidelijk zijn. Onderzoeken die de incidentie hebben onderzocht komen met verschillende cijfers maar over het algemeen komt tussen de 5 en 10 procent van de mensen het ziekenhuis binnen met een superinfectie. In het ziekenhuis neemt het aantal mensen met een longontsteking als ook het percentage spijtig genoeg iets toe en uiteindelijk heeft meer dan 50 procent van de mensen die het niet hebben overleefd een superinfectie ontwikkeld.
Het gaat hier om een aanzienlijke groep mensen. Het is dan ook een raadsel waarom het gebruik van antibiotica zo enorm is afgenomen, en wellicht geeft dit zelfs deels een verklaring voor de sterfte die we de afgelopen jaren hebben gezien.
De vraag is gerechtvaardigd in welke mate dit van invloed is geweest op het sterftecijfer. Meer dan een half miljoen minder prescripties van antibiotica die hadden kunnen worden ingezet om de luchtwegen te behandelen gedurende de corona periode. Oordeel zelf!
Andere potentieel werkzame behandelingen kregen ook geen kans
In een recent verschenen onderzoek (inclusief vaccinatiestatus) wordt de werking van het hierboven ook genoemde verboden medicijn HCQ (hydroxychloroquine) geëvalueerd in combinatie met het antibioticum Azitromycine, exact zoals hierboven door SWAB besproken is voor de Nederlandse richtlijnen.
Het ligt in lijn met de opzet en de resultaten van het onderzoek dat men in Nederland links heeft laten liggen. Beide onderzoeken zijn niet “retracted” maar wel nog steeds “preprints”, ondanks dat de eerste studie al drie jaar oud is. Het medisch establishment heeft er nog geen stempel op kunnen zetten.
“Van de 30.202 patiënten met behandelinformatie stierven 191/23.172 (0,82%) patiënten behandeld met HCQ-AZ vergeleken met 344/7.030 (4,89%) onder degenen zonder HCQ-AZ”
Bron: https://www.medrxiv.org/content/10.1101/2023.04.03.23287649v1
U heeft zojuist gelezen: Als angst ook zorgverleners foute keuzes laat maken.
Volg Maurice de Hond op Twitter | Facebook | LinkedIn | YouTube.
Blijf onze site steunen met af en toe een kleine donatie. Klik hier.








