Groepsimmuniteit is geen doel op zich was de boodschap van premier Rutte in zijn eerste toespraak wegens corona. Dat gaf ons "Antistof tot nadenken".
In dit blog proberen wij meer inzicht te geven in het dynamische verloop van de opbouw van antistoffen. Hoeveel antistoffen we ongeveer hebben opgebouwd en hoe dit in verhouding staat met immuniteit en versoepeling van de maatregelen.
Met de serologische test meten we antistoffen maar wat betekent dat?
Hoe lang blijven antistoffen meetbaar en waarom geven de presentaties van de huidige prevalentie een verkeerd beeld over de totaal behaalde immuniteit.
Een blog van Jillis Kriek
Lees volledig artikel: Antistof tot nadenken
Antistoffen onderzoek
Om inzicht te verschaffen in de hoeveelheid mensen die op een bepaald moment besmet zijn geraakt, is de serologische test ontwikkeld. De bloedbank Sanquin doet hier onderzoek mee.
Deze bloedtest meet specifieke antistoffen, die aangemaakt worden na een Covid-besmetting en door het nemen van een steekproef krijgen we inzicht in de mate van opgebouwde immuniteit op dat moment.
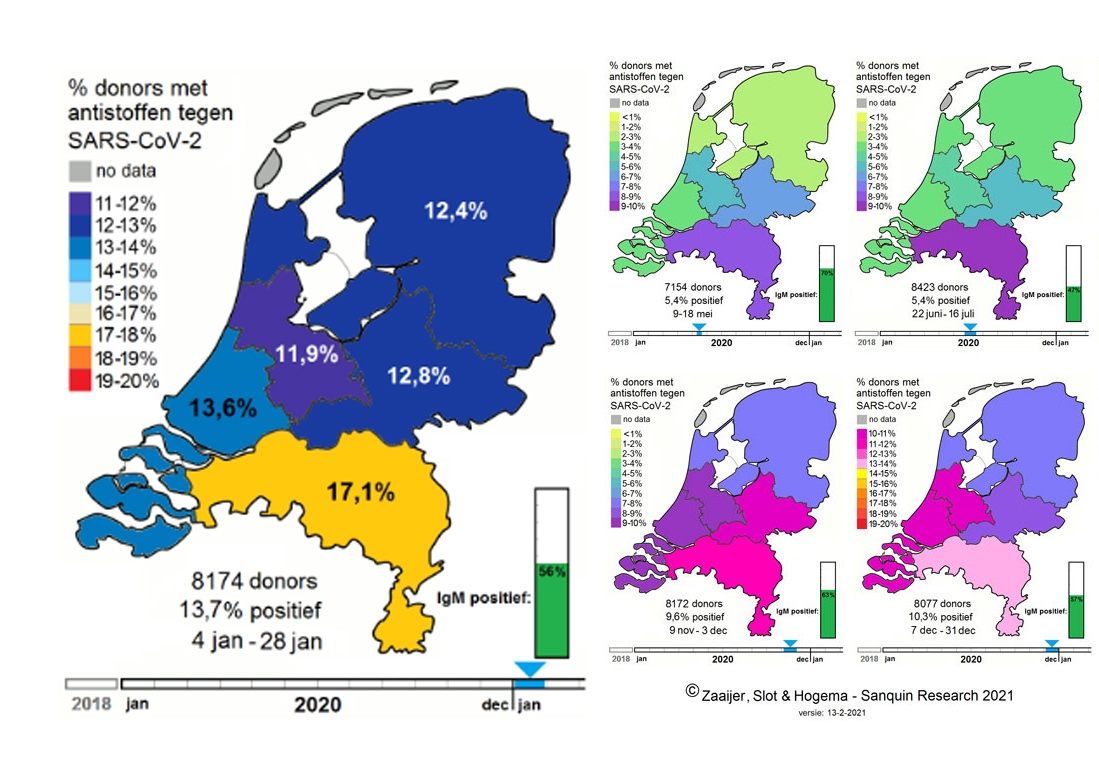
Vanaf mei 2020 heeft bloedbank Sanquin de behaalde waardes met een betrouwbare serologische test, de wan-tai ELISA test, in kaart gebracht. Dit is het evaluatierapport daarvan. Sanquin gebruikt bloeddonors om onderzoek mee te doen.
In de bijlage van de test staat dat er geen bloed van donoren mag worden gebruikt voor het screenen van bloed. Bloedtesten zijn vooral ontwikkeld om de effectiviteit van vaccinatie aan te tonen, niet per se immuniteit.
Wat voor effect dit op de uitkomsten heeft, kunnen we niet zeggen en dit lijkt ook niet in het evaluatieprogramma te zijn meegenomen.
We gaan ervan uit dat de uitkomsten van de evaluatierapporten goed zijn weergegeven in het rapport van de aanvullende informatie diagnostiek op de site van de Rijksoverheid. Wij baseren ons verder onderzoek dan ook op deze uitkomsten.
Een kijk in het verleden
Sanquin presenteert gemiddeld een keer per maand een update. Houd er rekening mee dat het zeker drie weken duurt voordat men antistoffen na een besmetting aanmaakt. Voordat de test deze aantoont, moeten de waardes hoog genoeg zijn. Hier zit een aantal dagen vertraging in.
Daarbij komt dat iemand twee weken klachtenvrij moet zijn voordat er bloed afgenomen mag worden maar omdat het drie weken duurt voordat men antistoffen aanmaakt kunnen deze periodes elkaar overlappen.
Het bloed wordt afgenomen gedurende een periode van drie weken gemiddeld. Daarbij kan het zo zijn dat we bloedwaardes meten van mensen die meer dan een maand geleden besmet zijn geraakt. De Sanquin rapporten geven daardoor dus een overzicht van de situatie van minimaal 3 weken geleden.
Ups and downs
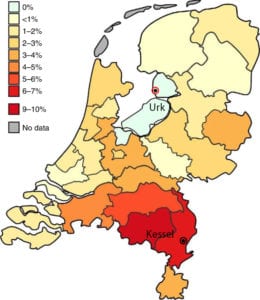
Het moment van bloed afnemen is van groot belang wanneer je naar antistoffen zoekt. In Kessel is direct na de eerste golf een grootschalig onderzoek gedaan.
Bij 44% van 827 inwoners van Kessel met corona klachten (de zwaarst getroffen gemeente in Nederland) zijn antistoffen aangetroffen na deze uitbraak. Bij 82 Kesselnaren met corona gerelateerde klachten werd een week later bloed afgenomen. Van deze groep bleek 100% antistoffen in het bloed te hebben. Dit maakt duidelijk dat de timing voor het bloed afnemen na een besmetting erg belangrijk is, als je op zoek bent naar antistoffen.
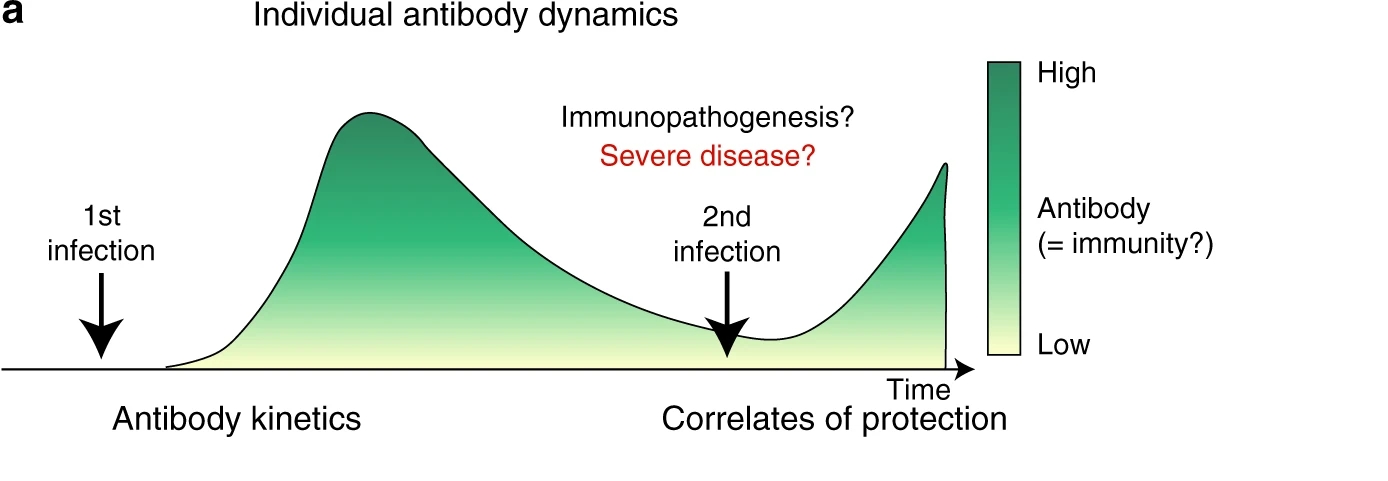
Specifieke antistoffen in het bloed die ontstaan na een besmetting, blijven namelijk niet altijd aantoonbaar. Hier zit een bepaalde dynamiek in. Vaak worden er antistoffen gemeten die de recente besmettingen weergeven, de IgM. Andere antistoffen die langer aantoonbaar blijven, zijn de IgG.
Omdat het niet nodig is voor deze specifieke afweerstoffen om in het bloed te blijven circuleren en daar onnodig plek in beslag te nemen, verdwijnen ze weer, maar de geheugencellen (de B- en T-cellen) zorgen ervoor dat ze weer snel kunnen worden ingezet, wanneer dat nodig mocht zijn na een nieuwe besmetting.
In een artikel van 30 september wordt gezegd dat het aantal mensen met recente antistoffen gelijke tred houdt met mensen waarbij de antistoffen verdwijnen. De prevalentie (= aantal mensen dat op een gegeven moment aantoonbaar antistoffen heeft) blijft daarmee op gelijk niveau. Maar omdat antistoffen snel uit het bloed verdwijnen, heeft Sanquin moeite met het vinden van bloedplasma voor de behandeling van nieuwe coronapatiënten.
Professor Hans Zaaijer van Sanquin zei toen:
We zien wel nieuwe gevallen, alhoewel nog niet veel. De nieuwe gevallen lopen tot nu toe gelijk op met de mensen bij wie de antistoffen weer verdwijnen. Daarmee blijft het percentage van mensen met antistoffen stabiel rond de 4 à 5%.
Om de totaal opgebouwde immuniteit te bepalen moeten we naar een langere periode gaan kijken. Onderzoeken tonen aan dat antistoffen in de loop der tijd afnemen maar hiermee wordt bij de presentaties geen rekening gehouden en spreekt men over de prevalentie op een bepaald moment.
Om een beter beeld te krijgen van de behaalde immuniteit moeten we daarom waardes bij elkaar op gaan tellen.
In medical epidemiology, prevalence is defined as the proportion of the population with a condition at a specific point in time (point prevalence) or during a period of time (period prevalence).Prevalence increases when new disease cases are identified (incidence), and prevalence decreases when a patient is either cured or dies. Many times, the period prevalence will provide a more accurate picture of the overall prevalence since period prevalence includes all individuals with the condition between two dates: old and new (incident) cases, as well as those who were cured or died during the period.
Verloop in waardes verschilt per persoon
Niet iedereen maakt bij een besmetting evenveel antistoffen aan. Bij een milde besmetting is het daarnaast zo dat antistoffen sneller verdwijnen dan bij mensen met meer klachten.
De serologische test pikt een gedeelte van de antistoffen bij een milde besmettingen niet op. De gemeten waardes zijn om deze reden een onderschatting van de werkelijke immuniteit en dit moet verrekend worden. Het uitblijven van antistoffen kan niet direct gezien worden als de afwezigheid van immuniteit.
Daarnaast is het ook mogelijk dat antistoffen worden gemeten die werden veroorzaakt door een tweede contact met het virus door een besmettelijk persoon. Dit contact veroorzaakt een soort boost aan antistoffen vergelijkbaar met die van een herhalingsvaccinatie. Zo kunnen de waardes hoger uitvallen dan bij meting na het eerste contact.
Een voorbeeld van een bepaalde dynamiek.
In meerdere onderzoeken is vastgesteld dat de antistoffenwaardes minder snel afnemen wanneer men vaker in contact komt met een bepaald virus. Het zou ook deels een mogelijke verklaring kunnen zijn waarom bij jongeren hogere antistoffenwaardes worden gemeten dan bij ouderen.
Of de afweer daardoor sterker wordt of dat alleen de antistoffenwaardes sneller toenemen omdat er al eerder herkenning is aangemaakt, blijft speculeren.
Je kunt dus niet één op één stellen dat er bij minder frequente ontmoetingen ook minder herkenning is aangemaakt en je per definitie minder beschermd bent.
Uit recent onderzoek blijkt dat ongeveer iedereen die besmet/geïnfecteerd is geraakt, beschermd is tegen een symptomatische herbesmetting. De geheugencellen weten welke antistoffen bij welk virus horen zodat ze bij een volgende kennismaking sneller aan het werk kunnen worden gezet.
Antistoffen tegen SARS-1 geven tot meer dan tien jaar na de infectie nog steeds bescherming. Het is om verschillende redenen dan ook geen exacte wetenschap maar een zeer dynamisch proces en hopelijk kan er in de toekomst geld worden vrijgemaakt voor onderzoek om de interpretatie van de rapporten beter op waarde te schatten.
Het overstappen naar een test die zoekt naar geheugencellen lijkt voor de hand liggend maar dergelijke testen zijn niet makkelijk te ontwikkelen.
Verspreiding door Nederland
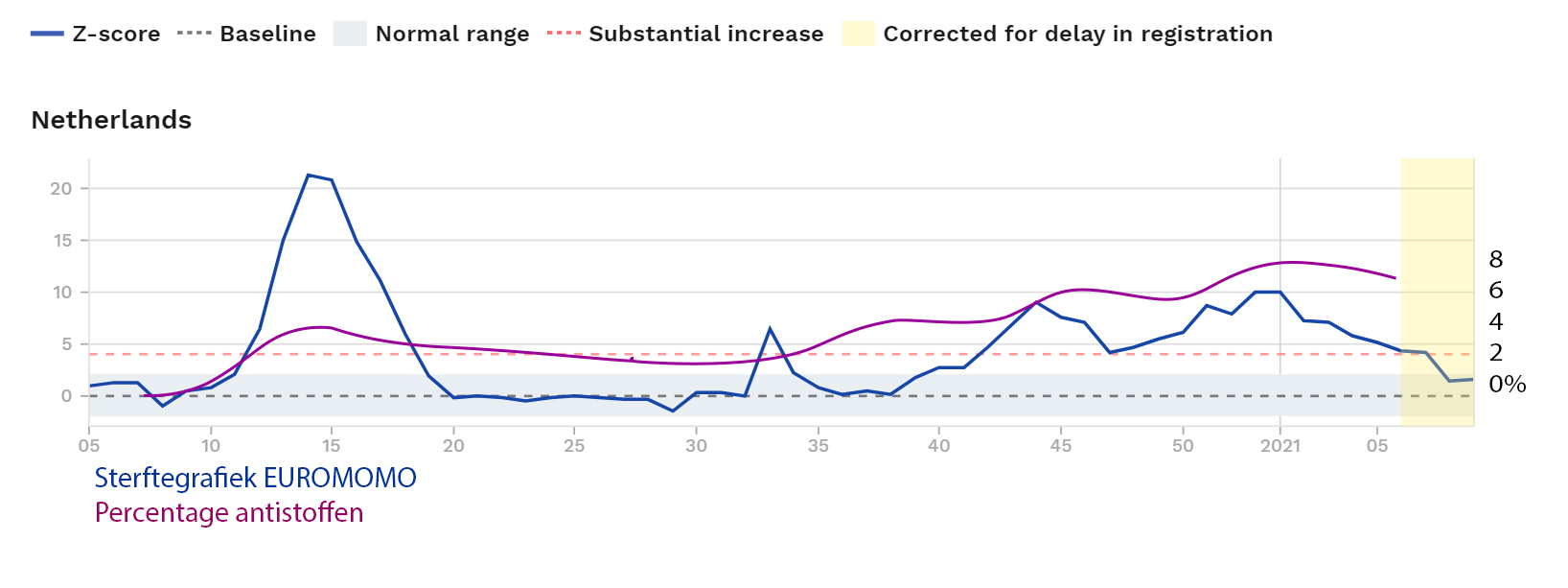
Op bijgaand plaatje is goed te zien dat het virus vooral regionaal aangetroffen is. Het gemiddelde percentage antistoffen was in mei 2020 ongeveer 5,5 procent.
 We hebben op dit moment een veel beter beeld van het sterftecijfer waardoor we terugkijkend de complete oversterfte van vorig jaar maart niet toe kunnen schrijven aan corona alleen. Dat betekent dat minder mensen vorig jaar maart corona hebben gehad dan wordt gedacht.
We hebben op dit moment een veel beter beeld van het sterftecijfer waardoor we terugkijkend de complete oversterfte van vorig jaar maart niet toe kunnen schrijven aan corona alleen. Dat betekent dat minder mensen vorig jaar maart corona hebben gehad dan wordt gedacht.
Verschillende luchtweginfecties laten vaak dezelfde symptomen zien. Sanquin heeft bij bloedafname na de eerste golf aan de donoren gevraagd of men dacht corona te hebben gehad. Veel mensen denken dat een corona besmetting veel heftiger is dan een gewone luchtweginfectie. Het tegendeel is waar. De meeste corona besmettingen verlopen vrij mild en ongeveer 50 procent van de mensen heeft niet eens door dat ze corona hebben gehad. Waarom de één zieker wordt dan de ander wordt steeds duidelijker maar deze puzzel is zeker nog niet opgelost. Onderstaand citaat komt uit het onderzoek.
“Meer dan een derde van de donors met antistoffen had geen (11%) of heel lichte (27%) klachten ervaren. Bovendien dacht bijna de helft (48%) van donors met antistoffen juist niét COVID-19 te hebben doorgemaakt, ondanks dat de meerderheid van hen wel degelijk klachten rapporteerde.
80% van de donors die dachten besmet te zijn geweest hebben geen antistoffen. Het lijkt erop dat mensen zonder te testen niet goed kunnen inschatten of ze COVID-19 hebben gehad.”
De basis van de berekening
Aangezien meerdere factoren een rol spelen bij het aanmaken van immuniteit is het niet gemakkelijk om hier een simpele formule op los te laten.
We hebben gezien dat de test zelf, de mate van infectie en de hoeveelheid aan sociale contacten een rol kunnen spelen bij de zoektocht naar antistoffen. Daarbij komt dat andere factoren als leeftijd, geslacht, kruisimmuniteit en zelfs bloedgroep ook van invloed kunnen zijn.
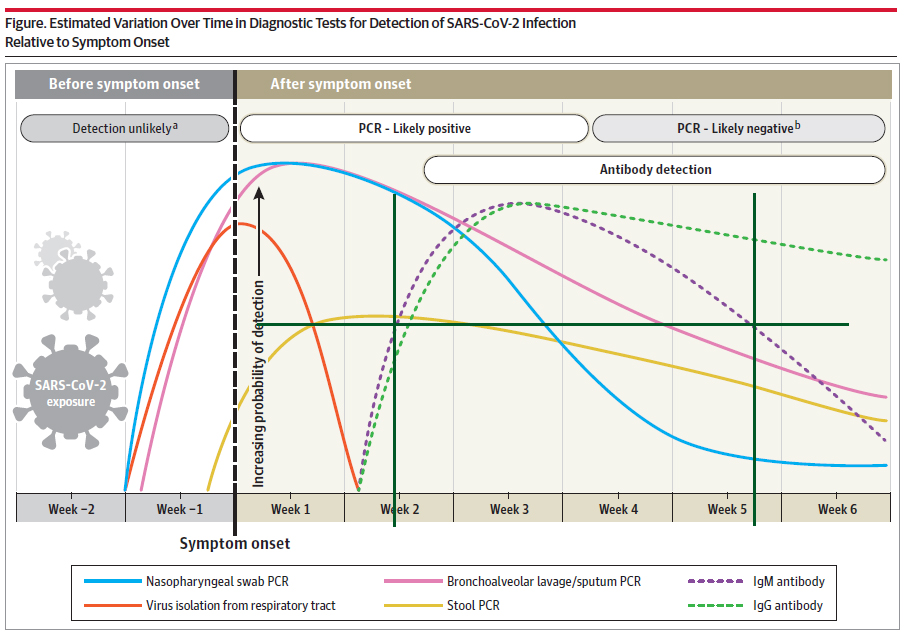
Uit het rapport van de aanvullende informatie diagnostiek, hebben we onderstaande grafiek overgenomen.
De grafiek laat de detectiekans van specifieke antistoffen op een bepaald moment na een besmetting zien. Dit is weergegeven met de stippellijnen.
De horizontale groene lijn die we hebben toegevoegd is de 50% detectiekans. (aangenomen dat de PCR test 98% gevoelig is voor het aantonen van SARS Cov-2)
De verticale groene lijnen kruisen de paarse lijn op het snijpunt van de 50% lijn.
Onder in de grafiek staat de tijd weergegeven. De gemiddelde kans om de recente besmettingen (IgM) te vinden met de test is ongeveer 25 dagen. Deze waardes komen overeen met een heleboel andere onderzoeken.
 Sanquin zet de recente antistoffen af tegen een percentage van alle gemeten antistoffen. Dit percentage staat in de groene balkjes.
Sanquin zet de recente antistoffen af tegen een percentage van alle gemeten antistoffen. Dit percentage staat in de groene balkjes.
Waardes optellen.
Er is maar weinig onderzoek gedaan naar compensatie voor de afname van antistoffen en de totaal behaalde immuniteit over een langere periode. Een onderzoek uit Brazillie geeft de beste indicatie.
Zoals in onderstaande afbeelding te zien is, worden de antistoffen op leeftijd, gevoeligheid van de antistoffentest en uiteindelijk ook voor de afname van antistoffen gecompenseerd.
Normaal gesproken zou de prevalentie na een epidemie afnemen zoals de blauwe balletjes laten zien maar als er gecompenseerd wordt voor die afname in antistoffen kan de prevalentie alleen nog maar toenemen. Dit zie je terug in de lijn met de rode balletjes die toeneemt tot een prevalentie van 70 procent.
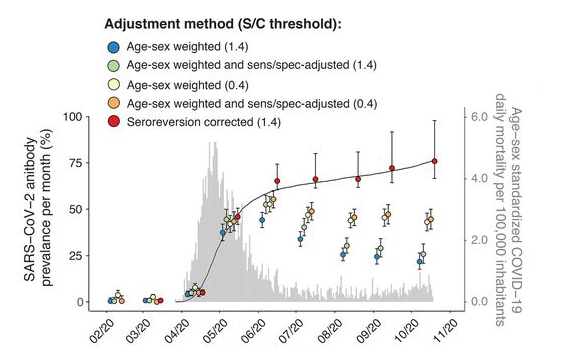 Er wordt in deze berekening nog geen rekening gehouden met een tweede contact, een mogelijke boost van de antistoffen, omdat het onderzoek is afgerond voorafgaand aan een eventuele tweede golf.
Er wordt in deze berekening nog geen rekening gehouden met een tweede contact, een mogelijke boost van de antistoffen, omdat het onderzoek is afgerond voorafgaand aan een eventuele tweede golf.
Wanneer de prevalentie laag blijft, lijkt het ook niet nodig om hiervoor te compenseren maar de situatie in Nederland is anders. De epidemie duurt nu al zo lang dat de kans ontstaat dat je een reeds besmet persoon nog een keer meetelt terwijl deze persoon al eerder antistoffen heeft aangemaakt.
De berekening
Om rekening te houden met de mensen die reeds besmet zijn en om dubbeltelling te voorkomen, zouden we het percentage behaalde immuniteit maandelijks kunnen verrekenen met de recente besmettingen.
We laten de berekening voor de maand juli zien aan de hand van deze tabel:
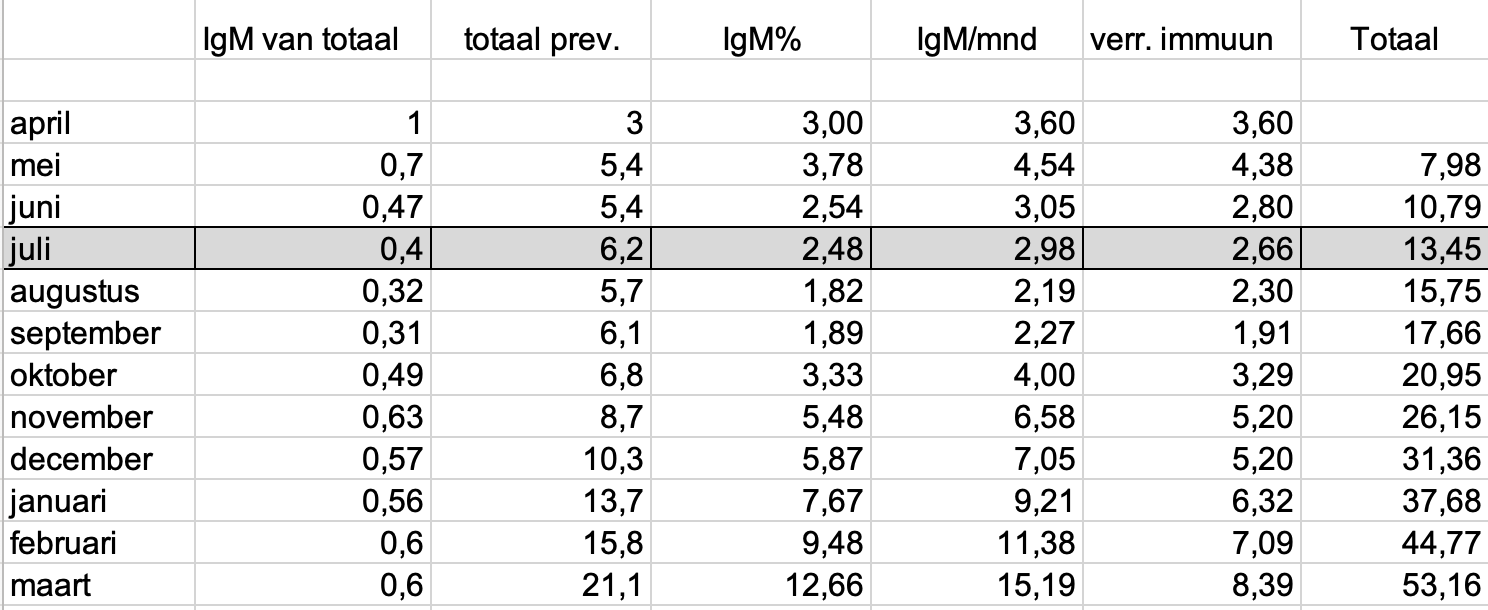
De opgebouwde groepsimmuniteit tot en met juni is 10,79% en zoals beschreven zijn antilichamen gemiddeld 25 dagen aantoonbaar.
Het rapport van Sanquin geeft in juli 6,2% prevalentie aan, waarvan 40% besmet is (“IgM van totaal”), dus recente besmettingen zijn dus:
6,2% * 0,4 = 2,48% recente besmettingen.
Zoals hierboven is uitgelegd, blijven de antilichamen kunnen gemiddeld 25 dagen aantoonbaar. Dat betekent dat we dit moeten omrekenen naar een maand (30 dagen), dus per maand zijn er:
2,48% * (30/25) = 2,98% recente besmettingen per maand.
Om dit te verrekenen met de reeds besmette mensen van juni, moeten we bepalen hoeveel mensen er nog besmet kunnen raken. Dus 100-10,79=89,21% kan nog besmet raken (10,79% wordt dan voor de 2e keer besmet). Het aantal nieuwe infecties vermenigvuldigen we dan met de groep die nog besmet kan raken: 89,21%.
2,98% * 0,8921 = 2,66% is het totaal aan opgebouwde prevalentie voor deze maand.
Deze 2,66% wordt opgeteld bij het percentage dat al was opgebouwd uit de maanden daarvoor. (10,79%)
10,79% + 2,66% = 13,45% is het nieuwe cumulatieve percentage opgebouwde groepsimmuniteit.
Dat wordt ons uitgangspunt voor de volgende maand waar we weer dezelfde stappen gaan doorlopen.
Als we deze percentages van tijdelijke antistoffen die bovenstaande tabel staan in een grafiek zetten, komen we op het volgende uit. We hebben de percentages al twee maanden in de tijd terug geplaatst maar het lijkt erop dat dit nog niet voldoende is geweest en we 2,5 maand achterlopen op het moment waarop de besmettingen hebben plaatsgevonden.
Mooi is te zien dat men in de zomer ook antistoffen heeft aangemaakt maar dat de kans om ernstig ziek te worden veel kleiner is.
Ruwe schatting immuniteit
Om een ruwe inschatting te maken van de opgebouwde immuniteit, hebben we de bloedwaardes van uiteenlopende publicaties zo goed mogelijk proberen te verwerken door gebruik te maken van bovenstaande formule.
Wanneer we alle waardes bij elkaar optellen zou de gemiddelde immuniteit van een aantal maanden geleden op ongeveer 50 procent uitkomen. Gezien de trend van de besmettingen kunnen we daar een bepaald percentage bij optellen om een inschatting te maken van de huidige situatie.
Dat betekent dat minder dan het helft van de Nederlanders nog besmet zou kunnen raken. Dit komt goed overeen met wat het RIVM op blz.47 berekend heeft in hun document. De kans dat er nog genoeg mensen vatbaar zijn om een volgende golf te veroorzaken lijkt ons klein.
Hou er rekening mee dat het RIVM er vanuit gaat dat de sterfte ondanks de vaccinatie nooit nul wordt en dat sommige mensen altijd kwetsbaar zullen blijven voor dit virus en andere luchtweginfecties.
The expected outcome of COVID-19 vaccination strategies
Op dit moment hebben 4,6 miljoen mensen een vaccinatie ontvangen en is daarmee de risicogroep inmiddels gevaccineerd. Hiermee hebben we volgens het vorige rapport waarschijnlijk meer dan 8000 doden kunnen voorkomen.
Het effect van vaccinatie ter voorkoming van ziekenhuisopnames en sterfte bij de gezonde bevolking is volgens de tabel zeer gering.
Aangezien jongeren een zeer kleine kans hebben om ernstig ziek te worden, is daarmee het grootste gevaar geweken.
In een recent uitgebracht stuk van de Gezondheidsraad staat onderstaande grafiek. Daar staat de sterftekans weergegeven bij het geheel stoppen van het vaccinatieprogramma op dit moment. Wanneer je 42 jaar bent is de kans om aan corona te overlijden 1 op 250 000.

Groepsimmuniteit
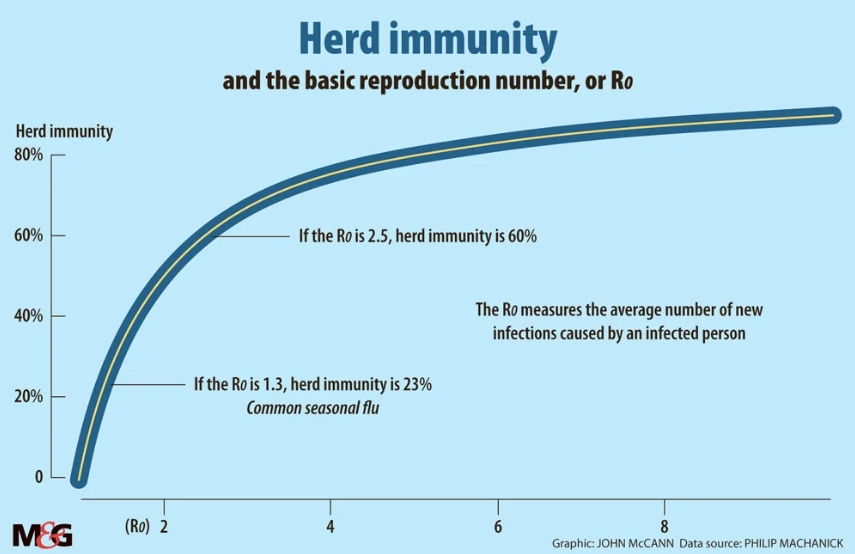
Vaak wordt er gezegd dat 60% de magische grens is voor groepsbescherming.
Dit percentage wordt bepaald aan de hand van het reproductiegetal. Inmiddels weten we dat virussen door de lucht gaan en dat er bij een superspread event een hele hoop mensen tegelijk besmet kunnen raken. Tijdens zo’n event is het reproductiegetal vele malen hoger dan twee. Één persoon kan misschien wel 20 andere personen besmetten. Wanneer er 60% immuniteit is, besmet deze persoon nog steeds 8 anderen die niet immuun waren. Daarom is het belangrijk extra aandacht te besteden aan grote impact van evenementen binnen.
Er kan geen gemiddeld reproductiegetal als uitgangspunt worden genomen om de groepsimmuniteit voor een heel land te bepalen. Je moet dit per gelegenheid bekijken.
Dit maakt die 60% niet de grens waarbij groepsbescherming bereikt is. Het virus gaat wel iets langzamer verspreiden en boven de 80% dooft het virus langzaam uit. Er kunnen lokaal nog uitbraken ontstaan maar geen nieuwe golf. Het virus wordt dan endemisch wat betekent dat het stilletjes sluimert onder de bevolking. Een virus gaat nooit helemaal weg.
In dit artikel staat dat mooi uitgelegd. Het kan een verklaring zijn waardoor sommige mensen denken dat het niet mogelijk is dat meer dan 60 procent van de mensen reeds immuun is tegen dit virus.
Waarom er gedacht wordt dat het reproductiegetal per virus veel verschilt, kan te maken hebben met de opgebouwde immuniteit. Bij influenza is bijvoorbeeld meer dan 80% asymptomatisch. Dit geeft al snel een ander beeld. Bij dit coronavirus is dat percentage 50 tot 70 procent. Dat maakt een groot verschil.Vooral de mensen met symptomen zijn bepalend.
Waar staan we nu?
Wanneer we kijken naar bovenstaande cijfers en feiten zal het werkelijke aantal mensen dat reeds in meer of mindere mate met Covid-19 geïnfecteerd is geraakt hoger liggen dan tot nu toe wordt aangenomen. Uitgaande van deze berekening zijn we daarmee al redelijk goed op weg naar een vorm van groepsimmuniteit.
De meest kwetsbare mensen zijn gevaccineerd, waardoor de druk op de zorg is verlaagd. In de grafiek van de gezondheidsraad kun je terugzien dat het risico om te overlijden waarschijnlijk veel lager is dan wordt gedacht. Met het voorjaar in het verschiet is de kans op een 4e golf heel erg klein.
We hebben gezien dat de kans om ziek te worden lager is in de zomer en dat men ook afweer opbouwt. Sneller versoepelen lijkt een verstandige keuze.